Проявления туберкулеза (ТБ) разнообразны, поэтому его классификация довольно сложна. При этом учитывается распространенность и расположение процесса, его фаза, рентгенологические признаки, а также наличие выделения микобактерий.
Клинические формы заболевания
В зависимости от симптомов, локализации и рентгенологической картины различают такие формы туберкулеза:
| Туберкулезная интоксикация у детей и подростков (после первичного инфицирования) | |
| ТБ легких |
|
| ТБ других органов |
|
Локализация указывается по распространенности в легком или другом органе. Различают фазы:
- активный процесс – инфильтрация (пропитывание, отек ткани), распад легочной ткани, обсеменение (распространение микобактерий),
- стихающая активность – рассасывание очага, уплотнение его тканей, рубцевание, отложение солей кальция с обызвествлением.
Существуют так называемые открытые формы ТБ, сопровождающиеся выделением микобактерий с мокротой в окружающую среду. Обычно бактериовыделением сопровождаются активные формы болезни. Таким образом, не все больные ТБ заразны для окружающих. Определить бактериовыделение можно только при исследовании мокроты.
Также выделяют первичные и вторичные формы:

При указании формы болезни учитывают ее осложнения (кровотечение, пневмоторакс, амилоидоз легких, дыхательная недостаточность и другие), а также исходы:
- фиброзные (рубцовые) очаги,
- буллезно-дистрофические изменения (крупные полости в легочной ткани),
- кальцинаты в тканях легких и лимфоузлах (участки обызвествления),
- цирроз легочной ткани,
- состояние после хирургического удаления части органа.
Первичный туберкулезный комплекс
При попадании микобактерии в организм ребенка возбудитель может вызвать появление очага воспаления в легком и формирование ПТК. У маленьких детей такая патология протекает с клиникой пневмонии, более старшие могут жаловаться только на кашель. В это же время наблюдается «вираж» туберкулиновой пробы, а в мокроте могут обнаруживаться МБТ (микобактерии туберкулеза).
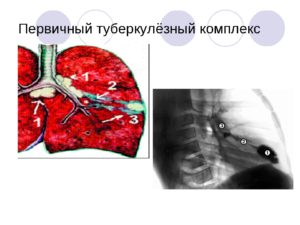
Если в это время провести интенсивное лечение, то очаг рассасывается. Если терапия не проводится, в корне легкого воспаляется лимфоузел, соединенный с очагом дорожкой воспаленного лимфатического сосуда. Постепенно они уменьшаются в размерах и в дальнейшем подвергаются кальцинозу, являясь свидетельством перенесенного в прошлом ПТК.
Возможные осложнения:
- увеличение очага поражения,
- вовлечение бронхов и плевры,
- диссеминация (распространение по легким),
- образование полостей, каверн.
Туберкулезный бронхоаденит
Отличается от ПТК тем, что поражается только внутригрудной лимфоузел, без образования очага в легочной ткани.
Начало болезни постепенное, с признаков интоксикации – потливости, слабости, повышения температуры, потери аппетита, похудения, возбудимости.
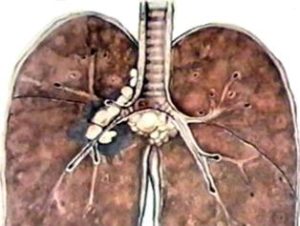
У детей затем возникает «битональный» кашель, с двумя звуками, появляется удушье, синюшность кожи. Состояние облегчается в положении лежа на животе.
У взрослых признаки интоксикации дополняются приступами сухого, надсадного кашля, першением в горле.
Нередко в мокроте выделяются МБТ.
Постепенно пораженные лимфоузлы рассасываются, замещаются рубцом или обызвествляются. При неправильном лечении в них могут годами сохраняться возбудители, неся угрозу рецидива болезни.
Возможные осложнения:
- ателектаз (спадение) доли легкого,
- свищи в стенках бронхов,
- плеврит,
- обсеменение остальной легочной ткани.
Диссеминированный туберкулез
Диссеминированный процесс – распространенный, затрагивающий большие участки легочной ткани. Диссеминация МБТ может быть гематогенной (по сосудам), лимфогенной (по лимфатическим путям) и бронхогенной (по бронхиальному дереву).
Гематогенный диссеминированный ТБ делят на 3 формы:
- острый, или милиарный,
- подострый,
- хронический.
Милиарный туберкулез
Симптомы:
- слабость,
- отсутствие аппетита,
- небольшое повышение температуры,
- сухой кашель,
- иногда одышка и лихорадка.
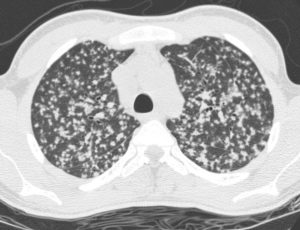
Примерно через неделю заболевания на рентгенограмме появляются типичные признаки: множественные четкие округлые очаги размером до 2 мм. Постепенно они рассасываются или обызвествляются. При прогрессировании болезни возникает плеврит и менингит. Эта форма может вызвать гибель больного от нарастающей интоксикации и дыхательной недостаточности.
Подострый диссеминированный туберкулез
Сопровождается образованием в легких многочисленных очагов, однако признаки интоксикации выражены слабо. Обычно больные жалуются на длительный кашель с небольшим количеством мокроты, иногда – на кровохарканье и повышение температуры. Нередко такую форму обнаруживают только при профилактической флюорографии, хотя больные нередко заразны (это одна из открытых форм болезни).
При прогрессировании процесса очаги сливаются, образуя полости – каверны. При своевременном лечении очаги частично рассасываются, частично обызвествляются.
Хронический диссеминированный туберкулез
Это тяжелая, длительно текущая форма, плохо поддающаяся лечению. Больной жалуется на слабость, постоянную одышку, кашель с мокротой, небольшое повышение температуры. Нередко этот процесс сопровождается плевритом, а также туберкулезным поражением костей, почек, других органов.
Характерны неврозы, раздражительность, нарушения сна. Наблюдается кровохарканье, приступы удушья, синюшность кожи, отеки ног. Такая форма может сопровождаться бактериовыделением. При ее прогрессировании в легочной ткани формируются полости.
Очаговый туберкулез
Это вторичная форма болезни, развивающаяся после перенесенного первичного эпизода. Она диагностируется примерно у половины выявленных больных, нередко обнаруживается при флюорографии. Очаговый ТБ сопровождается нередко выраженной интоксикацией, которой больные не придавали значения (усталость, небольшое повышение температуры тела, потливость, плохой сон, слабый кашель, чувство жара щек и ладоней и т. д.).
Обычно очаговый ТБ становится следствием обострения туберкулезного бронхоаденита. Под влиянием неблагоприятных факторов имеющиеся в лимфоузлах МБТ распространяются в верхние участки легких, формируя там очаги болезни. Следующей стадией очагового процесса становится рубцевание таких участков.
Также очаговый ТБ может развиться даже у полностью вылеченного пациента с ПТК или бронхоаденитом на фоне повторного инфицирования МБТ из внешней среды.
На рентгенограмме диаметр очагов не превышает 1 мм, их контуры неровные, размытые, форма округлая, вокруг них имеются линейные тени лимфангиит.
При лечении такие очаги рассасываются в течение года. Без терапии на их месте образуются полости и грубые рубцовые изменения.
Инфильтративный туберкулез
Это форма прогрессирующего очагового ТБ, при которой организм отвечает выраженным воспалением, пропитыванием тканей жидкостью, склонностью к аллергии. Размер очагов при этой форме крупнее, чем при других, и составляет до 3 см.
Возбудители из таких очагов распространяются по бронхам в другие отделы легких, образуя там новые участки поражения. В результате распада тканей образуются каверны или формируется казеозная пневмония – воспаление с преобладающим некрозом легких.
Симптомы инфильтративного ТБ:
- до начала острой фазы у больного имеются длительные слабые признаки интоксикации,
- болезнь возникает остро, с лихорадкой, напоминает грипп или пневмонию,
- иногда первый признак заболевания – кровохарканье или легочное кровотечение,
- отмечаются боль в груди и сухой кашель,
- выражена интоксикация – адинамия, бессонница, сердцебиение, потливость.
Симптомы казеозной пневмонии:
- лихорадка до 41˚С,
- выраженное снижение температуры утром и повышение к вечеру,
- адинамия,
- интенсивный пот,
- боль в груди,
- кашель с гнойной мокротой,
- одышка,
- быстрое снижение веса.
Туберкулема легких
Это очаг своеобразного, вызванного МБТ, казеозного («творожистого») некроза в легких, окруженный капсулой, имеющий размер более 1 см. Обычно он является следствием инфильтративного ТБ.
Образование туберкулемы – показатель хорошей сопротивляемости организма инфекции, вследствие чего очаг поражения все более ограничивается до небольших размеров. Жалоб у больных нет, и выявляются они только при ежегодной флюорографии. Однако в туберкулеме сохраняются жизнеспособные МБТ. Они не выделяются во внешнюю среду, если нет связи туберкулемы с бронхом. Без лечения процесс обычно обостряется с формированием выраженного воспаления и приводит к смерти больного. Поэтому при туберкулемах не только применяют антибиотики, но и рассматривают показания к операции.
Кавернозный туберкулез
Каверна – полость с тонкой стенкой, которая расположена в практически неизмененной легочной ткани. Она возникает при распаде туберкулемы, обычно располагается в области под ключицей с одной стороны.
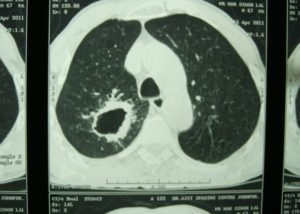
Клинически такое образование не сопровождается выраженными жалобами, но больной является заразным. Основной метод лечения кавернозного туберкулеза – хирургическое удаление, также применяется коллапсотерапия (искусственное спадение каверны) и противотуберкулезные препараты.
Фиброзно-кавернозный туберкулез
При длительном существовании одной или нескольких каверн вокруг них начинает образовываться рубцовая (фиброзная) ткань, замещающая нормальную легочную. Это длительно текущее заболевание с волнами обострений и ремиссий. Развивается такая форма как исход инфильтративного, а также гематогенного диссеминированного ТБ.
Такая форма может существовать длительное время, поражать одно или оба легких. Часто МБТ распространяются из патологического очага по бронхам, формируя «отсевы».
Одновременно в легких развиваются и другие патологические изменения – эмфизема, ателектаз (спадение доли), бронхоэктазы.
В период ремиссии, которая может наступить под действием лечения, течение болезни относительно стабильное. Обычно больных беспокоит сухой кашель с трудно отделяемой мокротой. Внешний вид больного меняется: отмечается выраженное похудание, атрофия мышц рук, плеч, грудной клетки, сухость кожи, которая собирается в складки.
При обострении развивается воспаление окружающей легочной ткани, повышается температура тела.
Осложнениями фиброзно-кавернозного ТБ являются кровохарканье и легочное кровотечение. Постепенно прогрессирует дыхательная недостаточность, затем формируется легочное сердце, появляются отеки и увеличение печени. В дальнейшем развивается амилоидоз почек, туберкулезное поражение кишечника, что приводит к кахексии и гибели больного.
Такой больной нередко выделяет микобактерии. Лечение его длительное, включает химиопрепараты и хирургические операции.
Цирротический туберкулез
Это тяжелая форма заболевания, при которой легочная ткань в одной доле полностью замещается соединительной и сморщивается, одновременно образуются расширения бронхов – бронхоэктазы. Больные жалуются на кашель с мокротой, одышку при нагрузке, а затем и в покое, кровохарканье. Нередко на этом фоне возникает длительно текущая пневмония.
Нередко в цирротически измененном легком продолжается процесс распада ткани, формируются множественные полости. Так развивается «разрушенное легкое», которое совершенно не участвует в дыхании. Обычно такой процесс развивается слева.
Туберкулезный плеврит
Скопление жидкости в плевральной полости может быть единственным признаком первичного ТБ, особенно у детей, при поражении внутригрудных лимфоузлов или наличии небольших периферических очагов.
При сухом плеврите жидкость в полости плевры не накапливается, на ее листках происходит отложение белка фибрина. Больные жалуются на умеренное повышение температуры, а также сильную боль в груди и сухой кашель. Прогноз при этом заболевании благоприятный.
Чаще при ТБ развивается экссудативный плеврит. Он развивается постепенно:
- сначала появляется слабость, плохое самочувствие, небольшое повышение температуры, редкие боли в груди, периодический кашель,
- по мере накопления жидкости усиливается боль, повышается температура, возникает одышка,
- при выраженном сдавлении легкого скопившейся в плевральной полости жидкостью отмечается сильная одышка.
Гнойный плеврит и эмпиема плевры обычно возникают при прорыве в плевральную полость каверны. Это тяжелые состояния, требующие немедленного лечения.
Туберкулез бронхов, трахеи, верхних дыхательных путей
Это инфильтрация и воспаление тканей с последующим образованием язв и свищей (ходов). В итоге патология завершается стенозом (необратимым сужением) бронхов.
Возникают эти формы при тяжелом течении легочного туберкулеза, поэтому они сопровождаются интоксикацией, кашлем, одышкой. Обычно больной выделяет МБТ.
Кониотуберкулез
Кониотуберкулез – заболевание легких, вызванное сочетанием профессионального пылевого заболевания (пневмокониоза) и туберкулеза. ТБ является частым осложнением силикоза, который возникает при работе с кремнием и песком. Обычно при этом развивается очаговый, диссеминированный ТБ или туберкулема. Так как проявления заболеваний сходны, вовремя распознать туберкулезный процесс, присоединившийся к пневмокониозу, трудно. Заподозрить это можно при появлении любых патологических изменений в верхних долях легких, которые выявляются на рентгенографии или флюорографии, а также при появлении плеврита.
При любых формах легочного туберкулеза необходимо обращение к фтизиатру. Врач назначит медикаментозное лечение, амбулаторно или в стационаре, при необходимости будет выполнена хирургическая операция.