Туберкулез – заразное инфекционное заболевание, которое вызывается медленно растущими бактериями, нуждающимися в большом количестве крови и кислорода. Поэтому болезнь чаще всего поражает легкие. Однако инфекция может распространяться и на другие органы, вызывая внелегочные формы болезни. Лечится ли туберкулез? В большинстве случаев это излечимое заболевание, но терапия продолжается длительное время. Обычно лечение занимает от 6 до 9 месяцев, реже до 2 лет. Иногда при туберкулезе легких необходима операция.
Причины туберкулеза
Легочный туберкулез вызывается туберкулезной микобактерией, или палочкой (бациллой) Коха. Он заразен, так как бактерии легко передаются от зараженного человека к здоровому по воздуху в мельчайших капельках слизи при кашле и чихании. В результате у заразившегося человека развивается первичная туберкулезная инфекция.
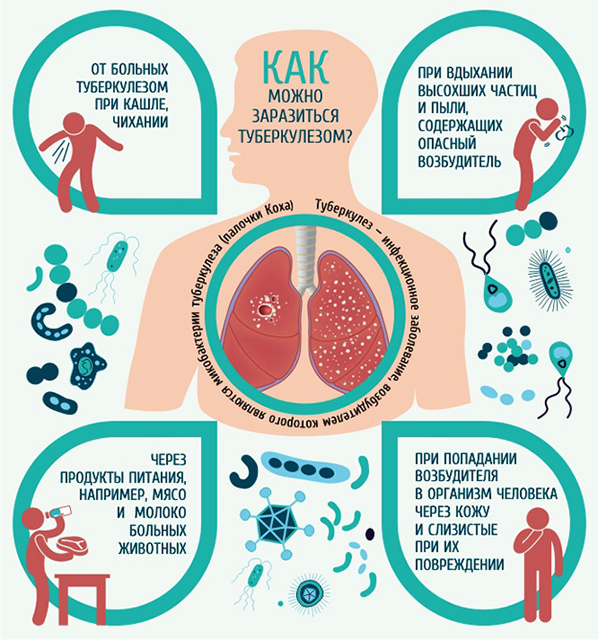
Большинство людей переносят первичную туберкулезную инфекцию без каких-либо проявлений или последствий. В дальнейшем микобактерии остаются в организме в неактивном состоянии. У некоторых людей они вновь активируются, вызывая заболевание.
Повторная активация микобактерий обычно происходит через многие годы после первичного инфицирования, которое обычно бывает еще в детстве. Лишь в некоторых случаях болезнь переходит в активную фазу в течение нескольких недель после первичного попадания микобактерий в легкие.
Группы людей, у которых имеется высокий риск активного процесса:
- пожилые и дети раннего возраста,
- больные с ослабленным иммунитетом (пациенты с ВИЧ-инфекцией, или получавшие химиотерапию, лица с диабетом, пациенты, принимающие цитостатики при злокачественных опухолях).
Риск заражения повышается при таких внешних условиях:
- контакт с больными,
- плохое питание,
- проживание в тесноте, антисанитарные условия быта.
Однако заболеть могут и обычные, социально благополучные люди.
Показатели заболеваемости в 2016 году (на 100 тысяч населения):
| Общая | 53,3 |
| Взрослые | 63,3 |
| Дети до 14 лет | 11,5 |
| Дети 15 – 17 лет | 23,9 |
| Мужчины | 77,9 |
| Женщины | 32,0 |
| Жители села | 59,4 |
| Жители городов | 51,1 |
| Заключенные | 4,5 |
| Иностранцы | 1,9 |
| Лица без определенного места жительства | 1,2 |
Распространенность составила 121,3 случая на 100 тысяч населения, то есть из 1000 человек как минимум один страдает туберкулезом.
Симптомы
При первичном инфицировании у взрослых симптомы чаще всего отсутствуют. Если развивается туберкулез, то его ранние симптомы включают:
- кашель, чаще с мокротой, на протяжении более 3 недель,
- повышение температуры до 37,5 38°С в течение более 2 недель,
- кровохарканье.
Другие возможные симптомы:
- одышка при нагрузке,
- боль в грудной клетке,
- усиленная потливость, особенно по ночам,
- необъяснимая слабость, быстрая утомляемость,
- беспричинное снижение веса.
При появлении этих признаков необходимо обратиться к терапевту. При подозрении на туберкулез проводится первоначальная диагностика, а затем пациент направляется на консультацию к фтизиатру. Врач выявляет различные формы заболевания.
У детей нередко после первичного инфицирования возникает туберкулезная интоксикация, сопровождающаяся «виражом» туберкулиновой пробы.
Диагностика
При внешнем осмотре больного врач может выявить такие признаки:
- хрипы в легких,
- увеличение и болезненность шейных лимфатических узлов,
- признаки наличия жидкости в плевральной полости,
- утолщение ногтевых фаланг пальцев (при длительно протекающем процессе).
Для уточнения диагноза назначаются:
- рентгенография и компьютерная томография легких,
- бронхоскопия,
- анализ мокроты и культивирование ее на питательной среде для обнаружения микобактерий,
- кожный диаскин-тест,
- при наличии плеврального выпота – пункция плевральной полости и исследование полученного материала,
- в редких случаях необходима биопсия легких.
Этапы диагностики туберкулеза
На первом этапе выявляются люди, у которых возможно заболевание:
- с изменениями на флюорограмме,
- с жалобами, похожими на ранние симптомы туберкулеза (см. выше),
- дети до 18 лет с положительной реакцией на диагностические пробы (реакция Манту).
По месту жительства таким пациентам назначается:
- общий анализ крови,
- рентгенография легких,
- 3-кратный анализ мокроты для выявления так называемых кислотоустойчивых микобактерий (КУМ), которые и вызывают болезнь.
Затем пациент направляется в противотуберкулезный диспансер или амбулаторно к фтизиатру. Там ему обязательно должны быть сделаны такие исследования:
- рентгенография легких (если не была выполнена ранее),
- линейная томография,
- диаскин-тест детям до 18 лет (если не сделан ранее),
- лабораторные исследования:
- анализ двух образцов мокроты путем микроскопии, полимеразной цепной реакции и посева на питательную среду,
- определение вида бактерий, выросших на питательной среде,
- определение чувствительности обнаруженных микобактерий к противотуберкулезным препаратам обычными микробиологическим, а также молекулярно-генетическими методами.
Если у пациента определяется положительная ПЦР на микобактерии, независимо от их обнаружения в мокроте или другом материале, а также отрицательная ПЦР, но выделяются микобактерии, необходимы:
- повторный анализ мокроты,
- определение чувствительности к лекарствам,
- компьютерная томография.
Если у пациента не выявлены микобактерии, и ПЦР отрицательная, но при этом имеются рентгенологические изменения, дальнейшая тактика зависит от характера этих изменений.
В случае если обнаружены затемнения части легкого (доли, сегмента, субсегмента) и имеются симптомы пневмонии, начинают лечение антибиотиками без применения рифампицина, фторхинолонов и аминогликозидов. Оно длится 2 недели, а затем проводят повторное рентгенологическое исследование и анализ мокроты. В случае положительного эффекта от лечения туберкулез исключают.
Если же эффекта от лечения нет, то еще раз проводят исследование мокроты и рентген легких, а затем назначают углубленную диагностику туберкулеза (см. ниже).
Если же на рентгене есть признаки:
- диссеминация (распространенное поражение),
- образование округлой формы,
- полость в легком,
- плеврит,
- увеличение внутригрудных лимфоузлов,
то пробное лечение антибиотиками не проводят, а сразу назначают углубленную диагностику туберкулеза.
Дополнительные методы углубленной диагностики (используются не все, а только необходимые в каждом индивидуальном случае):
- спиральная компьютерная томография с толщиной среза до 2 мм,
- фибробронхоскопия с разными видами биопсии,
- биопсия легочной ткани путем прокола грудной стенки,
- биопсия плевры,
- операции: медиастиноскопия с биопсией внутригрудных лимфоузлов, открытая биопсия легких и плевры.
Лечение
Цель терапии – уничтожение возбудителей туберкулеза. Поэтому основной метод – применение химиотерапевтических препаратов по определенным схемам. Лечение должно быть начато как можно раньше после подтверждения диагноза. Оно имеет 2 фазы: интенсивную и поддерживающую.
Препараты для лечения туберкулеза:
| 1-го ряда (основные) | изониазид, рифампицин, рифабутин, пиразинамид, этамбутол, стрептомицин |
| 2-го ряда (резервные, при устойчивости к основным) |
канамицин, амикацин, капреомицин, левофлоксацин, моксифлоксацин, офлоксацин, протионамид, этионамид, циклосерин, теризидон, аминосалициловая кислота, бедаквилин |
| 3-го ряда (используются в особых случаях) |
линезолид, амоксициллина клавуланат, кларитромицин, имипенем/ циластатин, меропенем |
Существует 5 режимов химиотерапии, которые выбираются в зависимости от чувствительности микобактерий к различным химиопрепаратам. Если возбудители реагируют на лекарства, их прием продолжается в течение 6 месяцев и более. Эффективность лечения регулярно контролируется, и в зависимости от ответа на лечение врачи принимают решение о продлении интенсивной фазы химиотерапии или о переходе к поддерживающей фазе.
Лечение детей проводится при согласии законных представителей ребенка, при этом дозировки корректируются в зависимости от массы тела пациента. Также лечение проводится и во время беременности, с исключением из схем некоторых препаратов.
При многих формах болезни возможно хирургическое лечение:
- удаление части или всего легкого,
- создание искусственного пневмоторакса – введение в плевральную полость воздуха, вследствие чего легкое спадается, и полость сжимается, метод используется, в частности, при распаде в нижних отделах легких или при кровохарканье,
- клапанная бронхоблокация – прекращение поступления воздуха в полость по бронху при противопоказаниях к другим видам операции.
Помимо химиопрепаратов, назначаются средства, направленные на подавление механизма развития болезни (патогенетические):
- некоторые иммуностимуляторы,
- дезинтоксикационные средства внутривенно,
- противовоспалительные препараты,
- десенсибилизирующие (противоаллергические),
- антиоксиданты и витамины.
Для профилактики побочных эффектов химиотерапии могут применяться:
- гепатопротекторы (средства, защищающие клетки печени),
- витамины группы В,
- препараты калия,
- бронхолитики,
- препараты гормонов щитовидной железы,
- средства против судорог и рвоты,
- лекарства, защищающие желудок (антациды, Н2-гистаминоблокаторы, ингибиторы протонной помпы),
- пробиотики,
- антидепрессанты.
Выбор средств для лечения проводится индивидуально для каждого больного.
Профилактика
Для профилактики туберкулеза у детей применяется вакцина БЦЖ. Однако ее эффективность невысока, и во многих странах мира ее не используют. Однако с учетом высокой заболеваемости в России отказываться от вакцинации все же не стоит.
Если человек находится в контакте с больным туберкулезом, ему проводят диагностические исследования для раннего выявления болезни. Кроме того, диагностические пробы (Манту или диаскин-тест) могут применяться у лиц с высоким риском заболевания. Положительная реакция не означает развития заболевания, она лишь свидетельствует о том, что микобактерии попали в организм.
Важнейшая мера раннего выявления туберкулеза – флюорография. В большинстве регионов России, учитывая высокую заболеваемость, ее назначают всем взрослым людям, кроме беременных женщин, ежегодно. Рекомендуется использовать цифровую флюорографию, которая дает меньшую лучевую нагрузку, а ее информативность выше, чем обычной.