Поджелудочная железа — это паренхиматозный орган пищеварительной системы, состоящий из трех отделов — головка, тело и хвост, который выполняет функции внутренней (эндокринной) и наружной (экзокринной) секреции. Такая полифункциональность возможна благодаря наличию в его строении тканей двух типов.
Собственно ткань поджелудочной состоит из долек — ацинусов. Они, выработав ферменты для переваривания пищи, выделяют их через собственные протоки, которые впоследствии сливаются в одну, более крупную. Общая протока открывается в восходящей части двенадцатиперстной кишки и выделяет туда поджелудочный сок (смесь всех выработанных ферментов), которые, активизируясь, помогают расщеплению частичек еды и всасыванию полезных веществ.
Между ацинусами часто заметны еще одни объединение состоящие из разных типов клеток, они называются — островками Лангерганса.
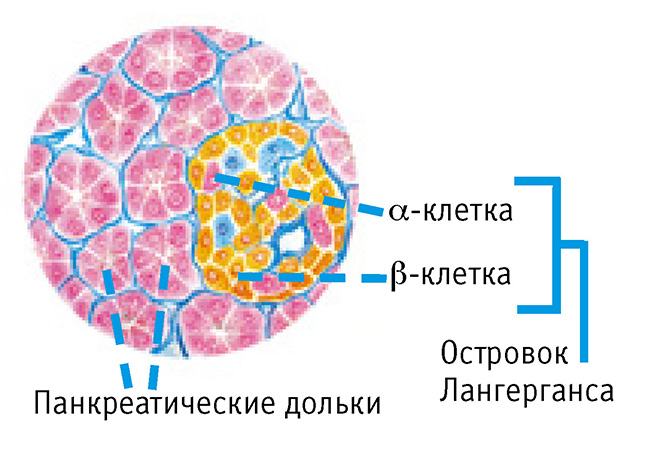
Каждый тип клеток, вырабатывает отдельный гормон:
- Альфа-клетки — синтезируют глюкагон,
- Бета-клетки — синтезируют инсулин,
- Дельта-клетки — синтезируют соматостатин,
- РР-клетки — панкреатический полипептид,
Выделяемые гормоны влияют на обмен углеводов и уровень сахара в крови.
Разобравшись в физиологии поджелудочной, можно смело заявить, что она является одним из самых важных органов, влияющих на обмен веществ в организме. И любая её патология может привести к нарушению функциональности не только желудочно-кишечного тракта, но и организма в целом.
Поджелудочная железа занимает второе место по размеру после печени, среди органов, имеющих ферментно-секреторную функцию.
У новорожденного ребенка поджелудочная имеет длину до 5 — 5,5 см, у годовалого — 7 см, к 10 годам она увеличивается примерно в 3 раза, достигнув 15см. Быстрый рост органа наблюдается в подростковом возрасте и к 18 годом она достигает своих нормальных, постоянных размеров.
Нормальные размеры поджелудочной железы у взрослого человека:
- головка 25-30 мм.,
- тело <, 18 мм.,
- хвост 25 30 мм.,
- проток <, 2 мм..
Однако, есть патологии при которых размеры этого органа могут быть значительно увеличены, это:
- воспалительный процесс в органе (острый или хронический),
- химическое воздействие (ненормированный прием медикаментозных препаратов, отравление поддельным или некачественным алкоголем),
- муковисцидоз,
- аутоиммунные процессы,
- заболевание двенадцатиперстной кишки,
- травмы живота,
- опухоль (доброкачественная или злокачественная)
- образование кисты на органе,
- панкреатит в хронической форме,
- образование абсцессов на железе,
- генетически спровоцированные аномалии развития,

Есть два типа увеличения поджелудочной железы.
- Первый тип — тотальное — равномерное и пропорциональное прибавление в размере.
- Второй тип — локальное — увеличивается только участок органа, например, только хвост при сохранении нормальных размеров головки и тела.
Следует особо пристально обращать внимание на размеры поджелудочной у ребенка, ведь несмотря на то что её рост в этот период является физиологической нормой, отклонения все же могут проявляться. Также часто замечают что диагностирование генетически обусловленных отклонений органа от нормальных размеров, происходит именно в детском возрасте. Ранняя постановка диагноза, поможет подобрать поддерживающую терапию, которая предупредит развитие тяжелых осложнений и замедлит прогрессирование болезни.
Увеличение опасно также тем, что может воздействовать на близлежащие органы и сосуды. Например, увеличенная в размерах головка железы, может сдавливать часть двенадцатиперстной кишки, что зачастую приводит к кишечной непроходимости.
Симптомы, по которым можно определить увеличенную поджелудочную, достаточно разнообразны и разнятся по интенсивности проявления в зависимости от причины возникновения патологии. Например, если смена размеров связана с опухолью органа, то степень выраженности признаков будет усиливается пропорционально с увеличением размера опухоли. В случае когда виновником патологии является воспалительный процесс, то симптомы яркие и сильные с самого начала.
Симптомы, сигнализирующие об увеличении поджелудочной железы:
- боль в верхней части живота, иррадиирующая в поясницу,
- Нарушение аппетита,
- Тошнота и рвота,
- Неприятный привкус во рту, чувство горечи,
- Нерегулярность стула, частые поносы,
- субфебрильная (37,1-38) или фебрильная (38,1-39) температура тела,
Лечение
Лечение должно носить этиотропный характер, то есть воздействовать на саму причину появления патологии. В зависимости от этиологии заболевания, врачи предлагают пациенту консервативный либо оперативный способы лечения. Хоть лечение и имеет некую дифференциацию, в нем также присутствуют общие принципы:
- Обязательная диетотерапия,
- Воздействие холодом на область живота куда проецируется поджелудочная, для уменьшения её отека и послабления её ферментативной активности,
- введение искусственных пищеварительных ферментов для поддержки нормальной работы желудочно-кишечного тракта,

Как оговаривалось ранее, очень важную роль в лечении играет диетотерапия, она предусматривает собой исключение из рациона:
- жирной и жареной пищи ( в том числе и жирных молочных продуктов),
- супов на наваристых бульонах,
- сладостей,
- соков,
- сырых овощей и фруктов,
- любого вида алкоголя,
При этом позволяется употреблять:
- Нежирную рыбу и мясо,
- обезжиренные молочные продукты:
- каши на воде,
- термически обработанные овощи (приготовленные на пару, сваренные или запеченные, жарка исключается),
- десерты из запеченных фруктов с низким содержанием сахара,
- немного зачерствевшие хлеб (3-4 дня после выпечки),
- галетное печенье и разнообразные сухари,
- чай без сахара.
Такое питание поможет снизить нагрузку на больной орган и поможет восстановиться если было проведено оперативное вмешательство.
Очень важно, не заниматься самолечением, а при первых же симптомах обратится к доктору для постановки диагноза и назначения правильного и эффективного лечения.

